01. Wat is het cytomegalovirus (CMV)?
CMV behoort tot de groep van de herpesvirussen. Zodra het virus in je lichaam zit, draag je het dus mee voor de rest van je leven. De meeste kinderen en volwassenen die besmet worden met CMV hebben geen of weinig symptomen en weten meestal zelfs niet dat ze besmet zijn. Anderen kunnen wel last hebben van griepverschijnselen. Typische symptomen zijn (variërend van mild tot ernstig): koorts, keelpijn, vermoeidheid, huiduitslag, spier-/gewrichtspijn en gezwollen klieren. Het ziektebeeld is sterk vergelijkbaar met klierkoorts. Zelfs als er symptomen van een CMV-besmetting zijn, genezen gezonde kinderen en volwassenen doorgaans vlot, zonder gevolgen op lange termijn.
Ongeboren baby’s en mensen met een verminderde afweer kunnen echter wel ziek worden en/of ernstige gevolgen ondervinden.
02. Hoe raak je besmet met CMV?
Een eerste besmetting lopen we op via een andere persoon, dit wordt een primo-infectie genoemd. Wanneer iemand een CMV-infectie doormaakt, komt het virus voor in de lichaamsvochten zoals urine, speeksel, neussecreties, stoelgang, moedermelk, bloed, tranen, sperma en vaginaal vocht. Ook wanneer deze vochten in contact komen met voorwerpen kan het virus hier nog een aantal uren overleven. We kunnen dus rechtstreeks besmet worden, bv. via kussen of seksueel contact of onrechtstreeks via contact van deze vloeistoffen met de handen, waarna we zelf onze eigen neus of mond aanraken. Kinderen die besmet zijn, hebben vaker een langdurige virusuitscheiding, dus is het risico op overdracht groter. Recente studies tonen aan dat CMV ook aanwezig kan zijn in de binnenlucht, maar er is nog geen evidentie dat een besmetting op deze manier kan opgelopen worden. Verdere studies hierrond zijn nog nodig.
Je kan echter ook een secundaire infectie oplopen als je reeds een CMV-infectie hebt doorgemaakt. Hierbij zijn er 2 mogelijkheden: een herinfectie of een reactivatie. Bij het eerste kom je in contact met een andere variant van het virus, alweer via een besmet persoon. Jouw lichaam herkent dan wel dat het opnieuw om CMV gaat, maar aangezien het niet exact dezelfde streng is, krijg je dus toch opnieuw een infectie. De tweede mogelijkheid is een heractivatie van het virus dat in jouw lichaam al aanwezig is. Dit is typisch voor de herpesvirussen en kan je dus zeer goed vergelijken met het herhaaldelijk krijgen van een koortsblaas zoals bij een ander type herpesvirus het geval is. Een secundaire infectie van CMV geeft echter vaak geen symptomen en kan onopgemerkt voorbij gegaan zijn.
Zowel tijdens een primo-infectie als tijdens een secundaire infectie ben je zelf besmettelijk.
03. Zwangere vrouwen met CMV
Een CMV-infectie is voornamelijk gevaarlijk voor het ongeboren kind van een zwangere vrouw. Zwangere vrouwen raken meestal besmet met het CMV-virus door intensieve contacten met een besmet kind. Vooral op plaatsen waar veel kleine kinderen samen leven en spelen (kinderdagverblijven, kleuterklassen, kindertehuizen, thuis, …) komt een CMV-besmetting vaak voor en dan voornamelijk bij kinderen van 1 tot 4 jaar oud. Een kind dat op jonge leeftijd besmet wordt, is vaak zelf niet ziek, maar wel een onopgemerkte verspreider van het virus. Kinderen die besmet zijn met het CMV-virus kunnen dit virus maandenlang uitscheiden via de lichaamsvochten. Zo wordt een zwangere vrouw vaak besmet door een ander kind uit het gezin. Zwangere vrouwen moeten informatie krijgen over de nodige voorzorgsmaatregelen.
goede handhygiëne met gebruik van zeep gedurende minimaal 15-20 seconden, zeker na contact met pampers, speeksel of snot van jonge kinderen
gooi gebruikte zakdoekjes of pampers meteen weg
mijd zoentjes op de mond of wang bij kinderen onder de 6 jaar, geef de voorkeur aan een zoentje op het hoofd of een knuffel
deel geen eten, bestek of tutjes met kinderen
reinig geregeld speelgoed, speelomgeving en andere plaatsen die contact hebben met speeksel of urine van kinderen
hoewel het effect op dit moment nog onduidelijk is, is het algemeen wel goed om te zorgen voor voldoende ventilatie in huis
04. Het doorgeven van CMV naar de baby: verworven versus congenitale CMV-infectie
CMV kan bij de geboorte doorgegeven worden aan een baby door contact met vaginaal vocht of later via borstvoeding of contact met een besmet persoon. Een infectie die een baby oploopt bij de geboorte of om het even wanneer daarna noemen we het een verworven CMV-infectie. Bij gezonde voldragen baby’s veroorzaakt een verworven CMV-infectie meestal geen problemen.
Zwangere vrouwen die rond de bevruchting of tijdens de zwangerschap voor de eerste keer besmet raken met CMV, kunnen het virus via de moederkoek doorgeven aan hun kind. Dit noemen we een congenitale CMV-infectie (cCMV). Dat is de meest voorkomende aangeboren virale infectie bij de mens. Deze website gaat vooral over dit type van infectie. Het risico op transmissie naar het ongeboren kind is afhankelijk van het ogenblik van de besmetting en of het een primaire dan wel een secundaire infectie betreft.
Indien een zwangere vrouw een eerste keer CMV doormaakt, is er gemiddeld ongeveer 40% kans dat deze infectie doorgegeven wordt aan de baby. Dit percentage is afhankelijk van het tijdstip van infectie: bij infectie rond de bevruchting en eerste trimester ligt de kans het laagst en het stijgt bij infectie tijdens 2e en 3e trimester (zie figuur).
Vrouwen die reeds besmet waren met CMV vóór de zwangerschap, kunnen tijdens de zwangerschap een secundaire infectie doormaken (herinfectie of reactivatie). Op die manier kan het virus ook doorgegeven worden aan het ongeboren kind. De kans op overdracht is hierbij wel duidelijk kleiner, namelijk 1 tot 4 % van de gevallen. Het is dus belangrijk om te weten dat een reeds doorgemaakte CMV-infectie geen 100% bescherming biedt, met andere woorden ben jij of je ongeboren kindje dus nooit volledig beschermd tegen deze ziekte.
| Ogenblik van de primaire CMV-infectie van de moeder | Besmettingsrisico kind |
|---|---|
| Periode voor bevruchting(tot 12 weken vóór laatste menstruatie) | +/- 5% |
| Rondom bevruchting (4 weken tot 6 weken na laatste menstruatie) | +/- 10-20% |
| Eerste trimester | +/- 35% |
| Tweede trimester | +/- 40% |
| Derde trimester | +/- 65-75% |
| Secundaire CMV-infectie | Besmettingsrisico kind |
| Elk trimester | +/- 1-4% |
Wereldwijd worden tot 2% van alle baby’s met cCMV geboren. In Vlaanderen is dat ongeveer 0,5%. Uiteindelijk zullen 17% van de besmette kinderen blijvende gevolgen van de opgelopen infectie ondervinden, onafhankelijk van het feit of de mama een primo- of secundaire infectie doormaakte.
05. Gevolgen van een congenitale CMV-infectie
Bij alle kinderen met een bewezen congenitale CMV infectie worden binnen de 4 weken na de geboorte een aantal onderzoeken gepland. De kinderen worden daarvoor verwezen naar een referentiecentrum. Daar gebeuren een uitgebreid klinisch onderzoek, een bloedonderzoek, een MRI-scan en echo van de hersenen, een gehoortest en een oogonderzoek (klik hier voor de onderzoeken voor kinderen na het vaststellen van cCMV).
De meeste kinderen, met name 85-90%, zullen bij de geboorte geen afwijkingen vertonen bij cCMV (= asymptomatische infectie). Ongeveer 10-15% van deze asymptomatische kinderen kunnen nog problemen ontwikkelen na enkele levensmaanden tot -jaren, voornamelijk gehoorverlies en/of evenwichtsproblemen.
Bij slechts een kleine minderheid, ongeveer 10 tot 15% van de kinderen die een congenitale CMV-infectie opliepen, zijn er bij de eerste onderzoeken afwijkingen zichtbaar. Het kan hierbij gaan om o.a. groeiachterstand, petechiën (kleine rode niet wegdrukbare vlekjes op de huid), een te klein hoofdje (microcefalie) en lever- of miltproblemen (vergrote lever of milt, geelzucht). Daarnaast kunnen de uitgevoerde testen schade ter hoogte van de hersenen, gehoorverlies en/of oogafwijkingen aantonen. In deze gevallen spreken we van een symptomatische congenitale CMV-infectie. Ook deze kinderen kunnen op lange termijn nog verdere toename van de gevolgen ondervinden. Er is ook iets meer kans op vroeggeboorte bij deze groep kindjes.
Het risico op een symptomatische cCMV-infectie is groter bij een besmetting vroegtijdig in de zwangerschap. Hieraan verbonden is er een hogere kans op lange-termijn problemen bij de symptomatische infecties. Het gaat hier over:
- problemen in de sociaal-/emotionele ontwikkeling met o.a. gedragsstoornissen, autisme, verstandelijke beperking,…
- problemen in de motorische ontwikkeling of hersenverlamming (cerebral palsy)
- gezichtsstoornissen
- gehoorverlies, eventueel met volledige doofheid
- evenwichtsstoornissen
06. Onderzoeken bij vermoeden van CMV-besmetting
Bij zwangerschapswens
Voor de zwangerschap kunnen we aan de hand van laboratoriumtesten nagaan of een vrouw al een CMV-infectie heeft doorgemaakt. Is dat niet het geval, dan bestaat de kans dat ze tijdens de zwangerschap besmet raakt. Goede voorlichting en tips om besmetting te voorkomen zijn dan heel belangrijk. De belangrijkste maatregelen om de kans op een CMV-infectie te beperken zijn goede handhygiëne en het vermijden van contact met speeksel en urine van kinderen. Ook is het aangeraden om deze maatregelen te laten nemen door de partner van de zwangere vrouw.
Als een vrouw de infectie al eerder heeft doorgemaakt blijven de hygiënische maatregelen belangrijk, dit om herinfectie te voorkomen. Zoals gezegd is er dan minder kans op overdracht naar de baby maar het risico is niet onbestaande. Tegen een reactivatie van het virus dat zich al in je lichaam bevindt, zijn er geen mogelijke beschermingsmaatregelen.
Bij zwangere vrouwen
Indien bij een bloedanalyse antistoffen voor CMV teruggevonden worden, zal de gynaecoloog trachten te achterhalen wanneer de zwangere vrouw de infectie heeft doorgemaakt; dit om de kans op overdracht naar de baby en op ernstige gevolgen te proberen inschatten. Bij aanwezigheid van kortwerkende antistoffen zonder langwerkende op het ogenblik van de bloedafname weten we dat het een recente infectie betreft. Wanneer er wel al langwerkende antistoffen aanwezig zijn, zoekt men naar hoe krachtig deze tegen CMV zijn gericht. Dit gebeurt via een aviditeitstest. Bij zeer specifieke antistoffen is de kans groot dat de infectie langer dan 3-4 maanden geleden plaatsvond. Het risico op cCMV bij het kindje wordt dus kleiner indien bepaald kan worden dat deze besmetting vóór de bevruchting plaatsvond. Deze test is niet sluitend en voorspelt ook niet of overdracht van het virus naar het kindje heeft plaatsgevonden. In Vlaanderen worden deze testen niet standaard uitgevoerd tijdens de zwangerschap. Ze worden voornamelijk uitgevoerd bij suggestieve klachten van de zwangere vrouw of afwijkingen op de zwangerschapsecho. U bespreekt dit best met uw gynaecoloog.
Als er een sterk vermoeden is van overdracht van de besmetting naar de ongeboren baby, dan bestaat een meer ingrijpende test om dit te bevestigen: een vruchtwaterpunctie (ook wel amniocentese genoemd). Hierbij wordt een kleine hoeveelheid vruchtwater afgenomen en getest op CMV. Deze test kan pas vanaf de 20ste zwangerschapsweek worden uitgevoerd en minstens 6 weken na besmetting van de moeder. De test is niet 100% betrouwbaar. Als het vruchtwater niet positief test op CMV, kan er nog steeds overdracht naar het kind hebben plaatsgevonden. Het risico op een miskraam na deze test is klein, maar niet onbestaand (0,3%).
Bij een bewezen cCMV infectie wordt dit door de gynaecoloog opgevolgd met frequente echocontroles en kan een MRI-scan van de hersenen van het kindje gebeuren in het derde trimester van de zwangerschap. Een MRI wordt aangeboden indien de vruchtwaterpunctie positief was voor CMV of bij verdachte letsels op de echografie. Deze onderzoeken zullen een inschatting kunnen maken van de ernst van de aantasting.
Bij pasgeboren baby’s
Bij baby’s wordt de diagnose van een congenitale CMV-infectie gesteld door onderzoek van de urine minstens 24u na geboorte en in de eerste 3 weken na de geboorte. Een screening via speeksel is ook mogelijk maar geeft meer risico op vals positief resultaat en dient dus met een urinestaal gecontroleerd te worden. Bij een afname langer dan 21 dagen na geboorte kan niet meer afgeleid worden of het om een congenitale of een verworven CMV-infectie gaat.
Meestal wordt een pasgeboren baby getest op CMV als bekend is dat de moeder rond de conceptie of tijdens de zwangerschap een infectie doormaakte. In andere gevallen wordt er getest omwille van klinische afwijkingen die vastgesteld werden bij de geboorte en die aan een congenitale CMV-infectie doen denken. In sommige ziekenhuizen wordt er bij elke geboorte gezocht naar een mogelijke CMV infectie. Ouders kunnen ook zelf vragen deze test af te nemen bij hun pasgeborene indien gewenst.
De eerste gehoorscreening van Kind en Gezin vindt plaats rond de leeftijd van 2 weken. Bij vaststelling van gehoorverlies wordt ook gecontroleerd op een mogelijke CMV-infectie.
Bij oudere kinderen
Ook op latere leeftijd is het nog mogelijk om te onderzoeken of een kind een congenitale CMV-infectie heeft doorgemaakt. Vaak gaat het hierbij om kinderen die op latere leeftijd gehoorverlies ontwikkelen. Aangezien een congenitale CMV-infectie een belangrijke oorzaak is van binnenoorslechthorendheid bij kinderen, wordt in deze gevallen namelijk vaak ook gescreend op cCMV. Hiervoor gebruiken we het guthriekaartje van de hielprik die in België bij elke pasgeborene standaard wordt afgenomen 3 dagen na de geboorte. Het kaartje wordt bewaard tot vijf jaar na de geboorte van het kind. In het bloed dat bewaard is op dit kaartje spoort men rechtstreeks de aanwezigheid van het virus op om te bevestigen of uit te sluiten dat het gehoorverlies veroorzaakt wordt door cCMV.
07. Onderzoeken bij vastgestelde congenitale CMV (cCMV)
Wanneer bij een baby cCMV wordt vastgesteld, worden heel wat onderzoeken gepland op verschillende leeftijden. Zoals eerder beschreven, bestaat het risico dat CMV tijdens de zwangerschap de lever, milt, stollingsfunctie, het zenuwstelsel inclusief gehoor of zicht en de groei aantast. Aangezien de uiting van cCMV heel verschillend is bij iedereen, is het belangrijk kinderen op verschillende tijdstippen op te volgen en behandeling en begeleiding op te starten. Hieronder vindt u een overzicht van welke onderzoeken u per leeftijd kunt verwachten.
<1 maand oud
- Hersenen: Echografie van de hersenen (door ervaren persoon) gebeurt bij iedere pasgeborene waarbij een cCMV wordt vermoed. MRI (scan) van de hersenen is aangeraden bij een bewezen infectie die plaatsvond in het eerste of tweede trimester van de zwangerschap. Echografie maakt beelden door niet-hoorbare geluidsgolven om te zetten in grijsschaal-beelden. Bij de MRI wordt er gebruik gemaakt van radiogolven en magneetvelden. Bij beide onderzoeken komen er geen röntgenstralen aan te pas. MRI toont meer details dan de echo en echo is beter in detecteren van sommige hersenafwijkingen dan MRI. Beide onderzoeken zijn complementair.Specifiek wordt op de beelden gelet op volgende zaken: vergrote hersenholtes, cystes in de hersenen, aanlegstoornissen van de hersenschors, kalkneerslag, kleine hersenen, vlekken in de witte stof van de hersenen en verkeerd aangelegde bloedvaten. Bij afwijkingen aan het gehoor wordt op MRI extra gelet op de beelden van het binnenoor. Dit om uit te sluiten dat het gehoorverlies het gevolg is van een anatomische afwijking in het binnenoor of een aanlegstoornis van de gehoorzenuw. Dit heeft gevolgen voor diagnose en behandeling.
- Ogen: De oogarts kijkt met een speciale lamp in de ogen om vast te stellen of het CMV-virus een netvliesontsteking (chorioretinitis) heeft veroorzaakt. Ook kan de oogzenuw dunner zijn en zelden kan de gele vlek van het oog aangetast zijn.
- Gehoor: Dit wordt onderzocht door een (automatisch) BERA onderzoek. BERA staat voor Brainstem Evoked Response Audiometry en is een gehoortest die de werking en geleidingssnelheid van de gehoor- en evenwichtszenuw tot aan de hersenstam meet. De meting gebeurt met een toestel dat verbonden is met elektroden die op de oren kleven en klikgeluiden uitzenden.
- Bloedonderzoek: Vaak ziet men tekenen van leverontsteking en een tekort aan bloedplaatjes. Ook kan de hoeveelheid witte en rode bloedcellen gedaald zijn. Door de leverproblemen kan ook de verwerking van afvalstoffen vertraagd zijn met mogelijkheid op verhoogd bilirubine wat tot uiting kan komen als geelzucht.
Op basis van deze onderzoeken wordt beslist of het om een asymptomatische of een (mild, matig of ernstig) symptomatische cCMV gaat. Tot de groep van ernstige cCMV behoren kinderen met afwijkingen aan de hersenen of het centraal zenuwstelsel (stuipen, netvliesontsteking, klein hersenvolume, gehoorverlies…) en ernstig orgaanfalen, zoals leverfalen.
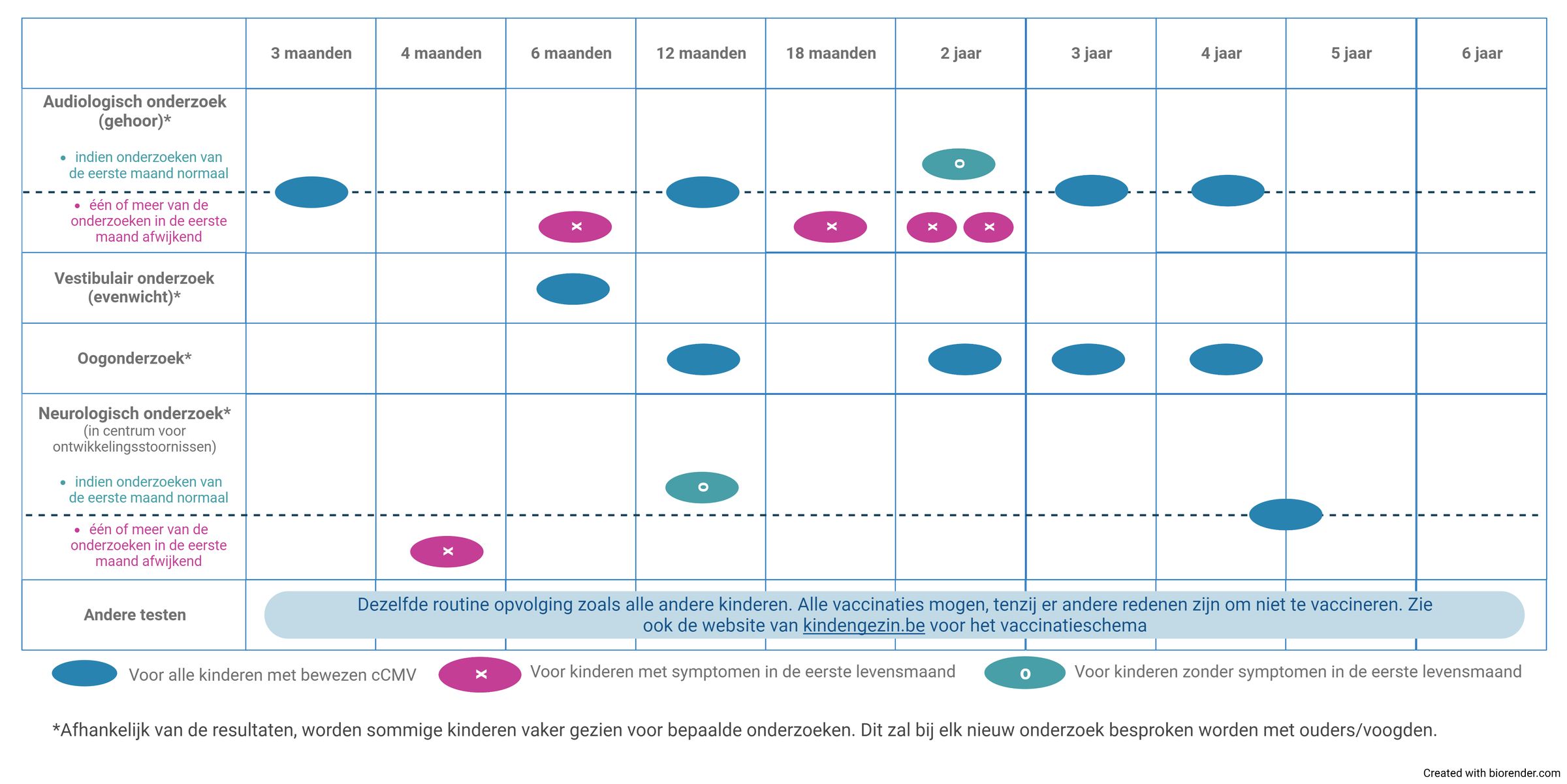
Na de eerste onderzoeken wordt de ontwikkeling van kinderen met een congenitale CMV-infectie nauwgezet opgevolgd tot de leeftijd van 4-6 jaar, aangezien bepaalde symptomen op latere leeftijd nog tot uiting kunnen komen. Alle kinderen met een congenitale CMV-infectie worden verder opgevolgd wat betreft het gehoor, het zicht en de ontwikkeling. Meer dan 80% van de kinderen met cCMV hebben geen gevolgen op korte of lange termijn.
De opvolging tussen 1 maand en 6 jaar hangt af van de resultaten bij de onderzoeken op ogenblik van uitwerking van de diagnose.
- Audiologisch (gehoor)onderzoek bij kinderen met afwijkende BERA gebeurt op 3 en 6 maanden, daarna halfjaarlijks tot 3 jaar en nadien nog eens op 4 jaar. Bij normale BERA moet audiologisch onderzoek op 3 en 12 maanden gebeuren en nadien jaarlijks tot 4 jaar. Indien we zeker zijn dat de infectie is opgetreden in het derde trimester, wordt het gehoor nog slechts éénmaal getest op de leeftijd op 1 jaar.
- Onderzoek van het evenwichtsorgaan gebeurt op 6 maanden. Verdere opvolging hangt af van of er gehoorverlies of een aantasting van het evenwicht is.
- Oogonderzoek: Bij iedereen, zeker op de leeftijd van 1 jaar. Nadien, indien mogelijk, jaarlijks tot 4 jaar.
- Neurologisch onderzoek bij kinderen met afwijkingen op echo of MRI van de hersenen gebeurt op leeftijd van 4 maanden in het COS (centrum voor ontwikkelingsstoornissen). Zonder afwijkingen op echo of MRI is evaluatie in het COS pas op 12 maanden gepland. Een gedragsevaluatie rond de leeftijd van 4-5 jaar is aangewezen.
- Verder moeten kinderen met congenitale CMV infectie dezelfde routine opvolging krijgen bij hun arts zoals alle andere kinderen en mogen zij ook alle vaccinaties krijgen, tenzij er andere redenen zijn om niet te vaccineren.
08. Behandeling van cCMV
Tijdens de zwangerschap
Nog tijdens de zwangerschap kan de moeder eventueel behandeld worden op ogenblik van infectie. Zeer recente studies in kleine groepen hebben aangetoond dat bij eerstetrimesterinfecties de kans op het doorgeven van de infectie vermindert indien er gedurende 8 weken een hoge dosis antiviraal middel wordt gegeven. Dit is in Vlaanderen nog geen standaard aangeboden therapie en zal in sommige centra in studieverband worden opgestart. De toediening van antistoffen tijdens de zwangerschap werd eveneens onderzocht, maar hierbij waren weinig positieve resultaten. Ook vaccins om CMV-infectie te voorkomen zitten nog in het onderzoeks- en ontwikkelingsstadium. Verdere studies zijn volop bezig.
Na de geboorte
Onmiddellijk na de geboorte zijn geen speciale maatregelen vereist zolang de baby met bewezen of vermoeden cCMV een gezonde indruk maakt. Dit betekent dat huid-op-huid contact met de ouders en borstvoeding worden aangemoedigd, tenzij er andere risico’s aanwezig zouden zijn.
Er is echter ook een heel kleine groep van kinderen die bij geboorte ernstig ziek zijn ten gevolge van de CMV besmetting. In dergelijke gevallen is er soms nood aan opname op een neonatale intensieve zorgafdeling en kan de CMV-infectie levensbedreigend zijn.
Indien er sprake is van een ernstig symptomatische congenitale CMV-infectie (bij een ernstig ziek kind of op basis van de onderzoeken na geboorte) en het kind nog jonger is dan 1 maand, komt het in aanmerking voor een behandeling met een antiviraal middel.
De behandeling met Valganciclovir duurt 6 maanden. Het is een siroop die 2 keer per dag gegeven moet worden. Deze therapie zou een beschermend effect hebben op het gehoor, mogelijk al bestaand gehoorverlies verbeteren of stabiliseren en studies in kleine groepen tonen een licht positief effect op de neurologische ontwikkeling.
Niet elke baby met cCMV krijgt deze behandeling aangezien de medicatie langdurig wordt gegeven, bijwerkingen kan hebben tijdens de therapie en de effecten op lange termijn nog niet zeer goed bekend zijn. Er is onder andere invloed op het immuunsysteem met een mogelijke tijdelijke onderdrukking van de aanmaak van witte bloedcellen. Je (kinder)arts zal met jou bespreken of deze behandeling aangewezen is. Indien dit wordt opgestart, zullen ook regelmatige controles worden vastgelegd. Hierbij dient geregeld een bloedafname te gebeuren om het risico op lage afweer door tekort aan witte bloedcellen op te volgen.
Afhankelijk van de algemene ontwikkeling en de ontwikkeling van zintuigen, kunnen in het verloop van de opvolging ook hulpmiddelen worden ingesteld om kinderen te helpen in het dagelijkse leven zoals gehoorapparaten, gebarentaal, logopedie, kinesitherapie, revalidatie, psychotherapie …
Vlaams CMV-register
In januari 2007 is in Vlaanderen een werkgroep met neonatologen, neus-, keel-, oorartsen en kinderartsen gestart met het verzamelen en registreren van gegevens over kinderen met een congenitale CMV-infectie. Hiermee willen we een beter beeld krijgen van de problematiek in Vlaanderen. Opname van de gegevens van een kind in dit register gebeurt enkel na schriftelijke toelating van de ouders. Dit register verzamelt gegevens van rond de geboorte en de opvolging van de kinderen met cCMV. De verwerking van de gegevens gebeurt volledig anoniem. Sinds 2013 is het mogelijk om de kinderen zelf online in te brengen in het register. Meer info en alle formulieren kan u terugvinden op www.cmvreg.be of via info@cmvreg.be. Als u hiervoor belangstelling heeft of wil meewerken, kan u contact opnemen met de coördinatoren van het register (annelies.keymeulen@ugent.be).
Bronvermelding
Deze wetenschappelijke informatie over CMV is samengesteld door artsen en de dienst neonatologie van het Universitair Ziekenhuis Gent (Neo-UZ Gent)